- Servicio de Neurocirugía, Hospital Padilla, Tucumán, Argentina
- Servicio de Neurocirugía, Sanatorio 9 de Julio, Tucumán, Argentina
- Servicio de Neurocirugía, Hospital Italiano de Buenos Aires, Buenos Aires, Argentina
- Instituto Universitario del Hospital Italiano de Buenos Aires, Buenos Aires, Argentina
- Departamento de Cirugía, División de Post Graduación, Universidad Federal de Río Grande del Sur, Porto Alegre, Brasil
Correspondence Address:
Alvaro Campero
Servicio de Neurocirugía, Hospital Padilla, Tucumán, Argentina
Servicio de Neurocirugía, Sanatorio 9 de Julio, Tucumán, Argentina
DOI:10.4103/2152-7806.194490
Copyright: © 2016 Surgical Neurology International This is an open access article distributed under the terms of the Creative Commons Attribution-NonCommercial-ShareAlike 3.0 License, which allows others to remix, tweak, and build upon the work non-commercially, as long as the author is credited and the new creations are licensed under the identical terms.How to cite this article: Alvaro Campero, Pablo Ajler, Julio Fernandez, Gustavo Isolan, Martin Paiz, Conrado Rivadeneira. Hemangioblastomas de fosa posterior: Reporte de 16 casos y revisión de la literatura. 21-Nov-2016;7:
How to cite this URL: Alvaro Campero, Pablo Ajler, Julio Fernandez, Gustavo Isolan, Martin Paiz, Conrado Rivadeneira. Hemangioblastomas de fosa posterior: Reporte de 16 casos y revisión de la literatura. 21-Nov-2016;7:. Available from: http://surgicalneurologyint.com/surgicalint_articles/hemangioblastomas-de-fosa-posterior-reporte-de-16-casos-y-revision-de-la-literatura-hemangioblastomas-of-the-posterior-fossa-report-of-16-cases-and-literature-review/
Abstract
Objetivo:El propósito del presente trabajo es presentar los resultados de 16 pacientes con diagnóstico de hemangioblastoma de fosa posterior (HBFP), operados con técnicas microquirúrgicas.
Método:Desde junio de 2005 a diciembre de 2015, 16 pacientes con diagnóstico de HBFP fueron intervenidos quirúrgicamente. Se evaluó: sexo, edad, tipo de lesión (quística con nódulo, quística sin nódulo, sólida y sólida-quística), sintomatología y resultados postoperatorios.
Resultados:De los 16 pacientes intervenidos, 11 fueron varones y 5 mujeres. La edad promedio fue de 44 años. La forma más frecuente fue quística con nódulo (57%), seguida por forma sólida (31%). Un solo caso presentó la forma quística sin nódulo (6%), y uno solo la forma sólido-quística (6%). La sintomatología más frecuente fue cefalea acompañada de síndrome cerebeloso (43%), seguido de síndrome de hipertensión endocraneana (25%). En todos los casos la resección fue completa, siendo necesario en un caso una embolización previa. Como complicaciones postoperatorias, 2 pacientes presentaron ataxia (mejoró al cabo de 3 meses), y 1 paciente presentó una fístula de LCR (se solucionó con un drenaje espinal externo). Se registró un óbito por complicaciones postoperatorias.
Conclusión:Lo más frecuente de ver en pacientes con HBFP es la forma quística con nódulo, siendo su sintomatología predominante la cefalea acompañada de síndrome cerebeloso. La resección quirúrgica completa es posible, con una baja tasa de morbimortalidad.
Keywords: Cerebellum, hemangioblastoma, microsurgery, posterior fossa, tumor, Cerebelo, hemangioblastoma, fosa posterior, microcirugía, tumor
INTRODUCCIÓN
Los hemangioblastomas (HBs) son neoplasias benignas del sistema nervioso central (Grado I de la OMS), derivadas de los vasos sanguíneos.[
MATERIAL Y MÉTODO
Desde Junio de 2005 a Diciembre de 2015, 16 pacientes con diagnóstico de HBFP fueron intervenidos quirúrgicamente por los autores. Se evaluó: Sexo, edad, tipo de lesión (quística con nódulo, quística sin nódulo, sólida y sólido-quística), sintomatología, y resultados postoperatorios.
RESULTADOS
[
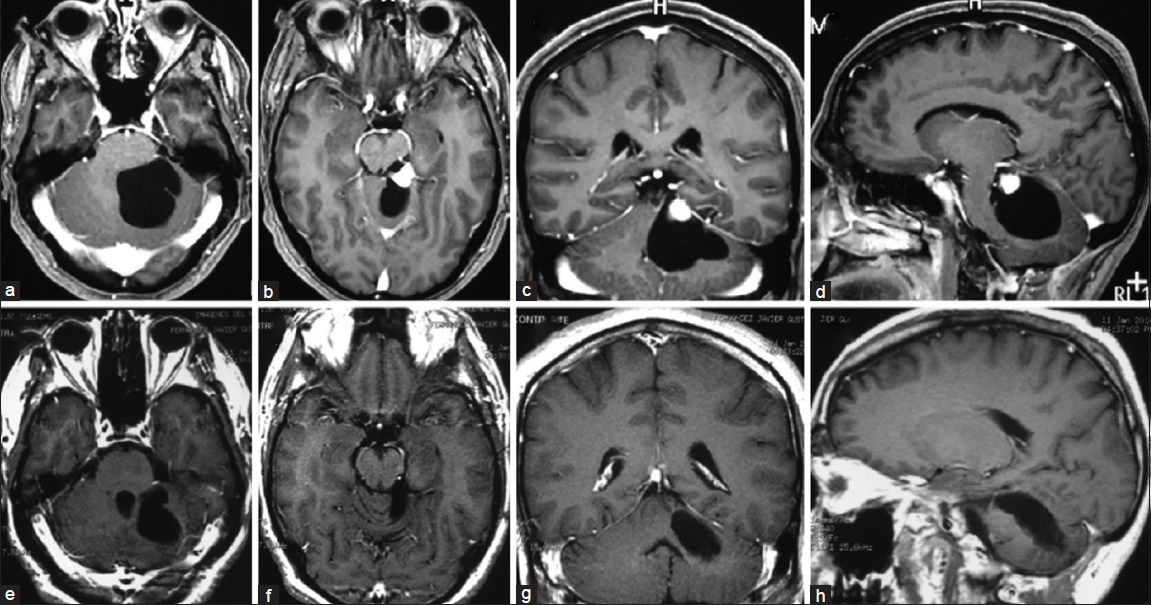
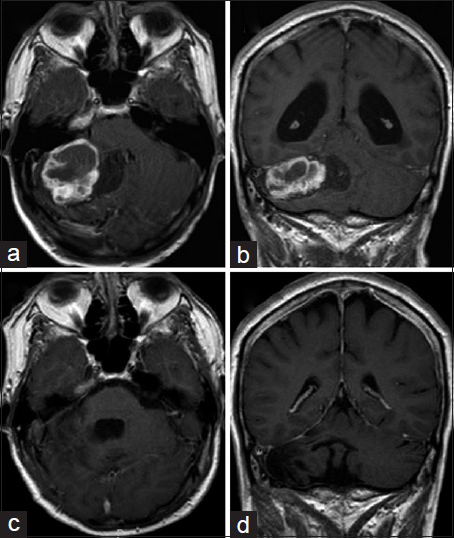
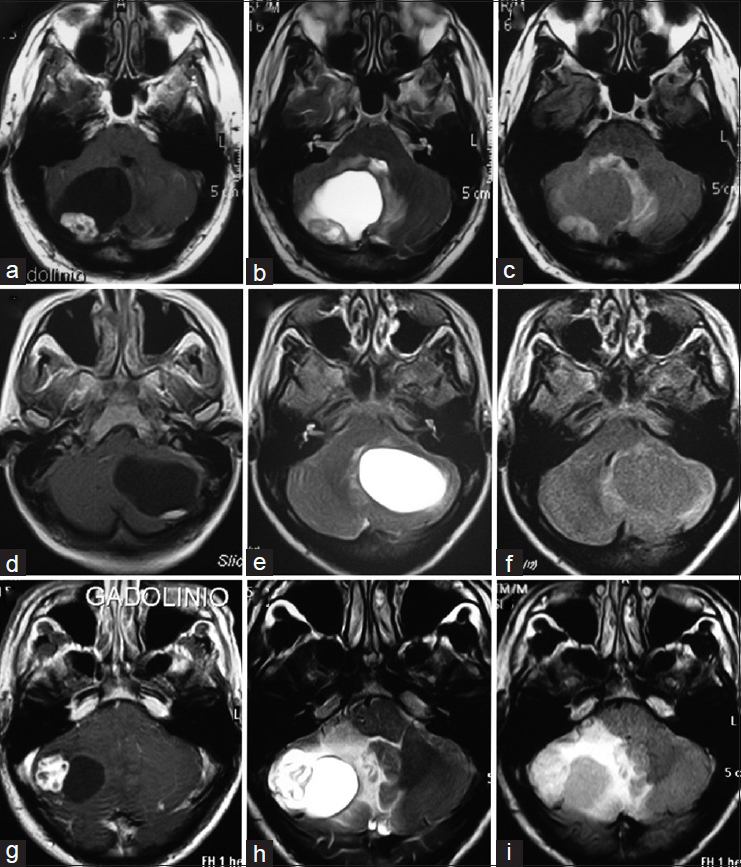
Figura 1
Hemangioblastoma quístico con nódulo. a-d, RM pre operatoria. e-h, RM post operatoria. (Ver
DISCUSIÓN
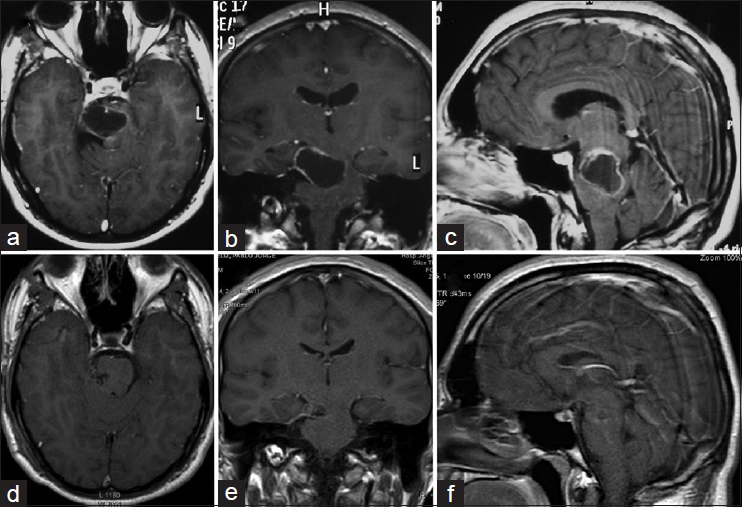
Los HBs quísticos generalmente ocurren en los hemisferios cerebelosos, mientras que los tumores sólidos mayormente se ubican en el vermis cerebeloso, tronco cerebral y médula espinal.[
Un HBFP y un astrocitoma pilocítico tienen características similares en resonancia magnética (RM), típicamente presentándose como un quiste en la fosa posterior asociado a un nódulo tumoral.[
En años recientes, con el avance en las imágenes diagnósticas y los métodos de tratamiento, la morbimortalidad ha disminuido drásticamente; sin embargo, la cirugía continúa siendo un desafío para HBs sólidos de gran tamaño (mayores a 3 cm de diámetro).[
Aproximadamente el 20–25% de los HBs se asocian con enfermedad de VHL.[
Durante los últimos 25 años, la radiocirugía esterotáxica ha sido utilizada como primera opción, como terapia adyuvante o como maniobra de salvataje en algunos pacientes con HBs.[
CONCLUSIÓN
Lo más frecuente de ver en pacientes con HBFP es la forma quística con nódulo, siendo su sintomatología predominante la cefalea acompañada de síndrome cerebeloso. La resección quirúrgica completa es posible, con una baja tasa de morbi-mortalidad.
Financial support and sponsorship
Nil.
Conflicts of interest
There are no conflicts of interest.
Video Available on: www.surgicalneurologyint.com
References
1. Brundl E, Schodel P, Ullrich OW, Brawanski A, Schebesch KM. Surgical resection of sporadic and hereditary hemangioblastoma: Uur 10-year experience and a literature review. Surg Neurol Int. 2014. 5: 138-44
2. Cervio A, Villalonga JF, Liñares JM, Mormandi R, Condomí Alcorta S. Tratamiento quirúrgico de los hemangioblastomas del sistema nervioso central. Rev Argent Neuroc. 2015. 29: 117-31
3. Conway JE, Chou D, Clatterbuck RE, Brem H, Long DM, Rigamonti D. Hemangioblastomas of the central nervous system in von Hippel-Lindau syndrome and sporadic disease. Neurosurgery. 2001. 48: 55-62
4. Ho VB, Smirniotopoulous JG, Murphy FM, Rushing EJ. Radiologic-pathologic correlation: Hemangioblastoma. Am J Neuroradiol. 1992. 13: 1343-52
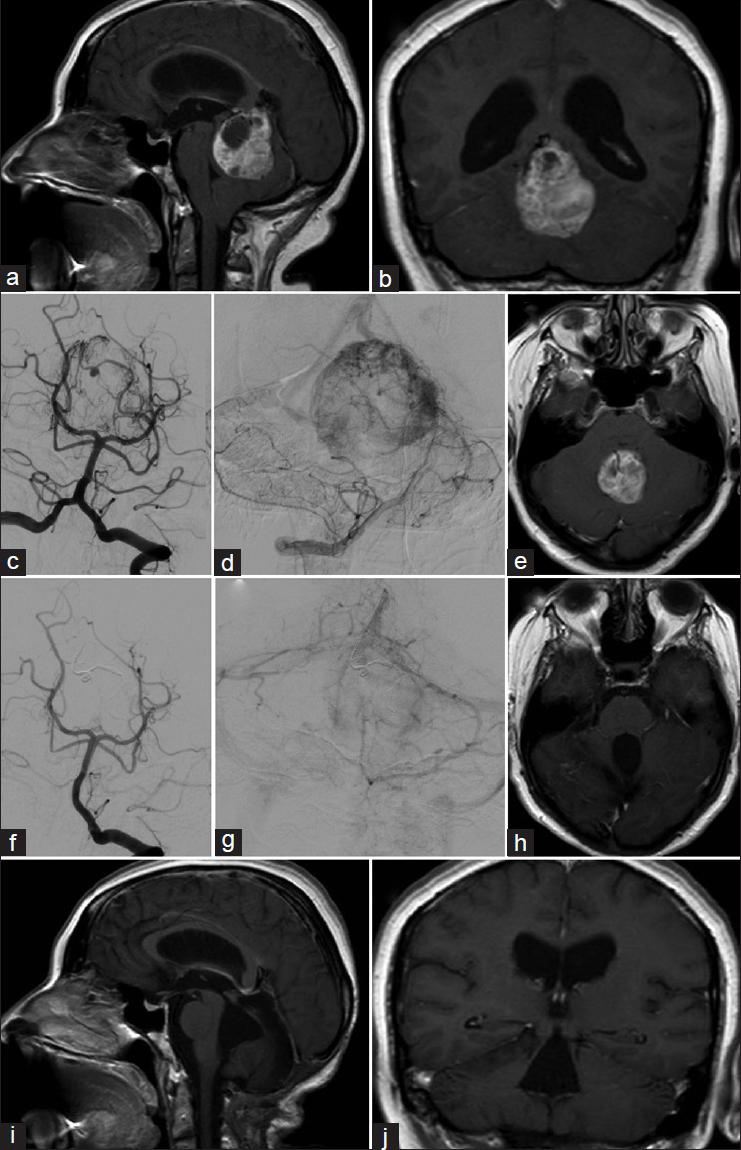
5. Horvathy DB, Hauck EF, Ogilvy CS, Hopkins LN, Levy EI, Siddiqui AH. Complete preoperative embolization of hemangioblastoma vessels with Onix 18. J Clin Neurosci. 2011. 18: 401-3
6. Kano H, Shuto T, Iwai Y, Sheehan J, Yamamoto M, McBride HL. Stereotactic radiosurgery for intracranial hemangioblastomas: A retrospective international outcome study. J Neurosurg. 2015. 122: 1469-78
7. Kumar VA, Knopp EA, Zagzag D. Magnetic resonance dynamic susceptibility-weighted-contrast-enhanced perfusion imaging in the diagnosis of posterior fossa hemangioblastomas and pilocityc astrocytomas: Initial results. J Comput Assist Tomogr. 2010. 34: 825-9
8. Liao CC, Huang YH. Clinical features and surgical outcomes of sporadic cerebellar hemangioblastomas. Clin Neurol Neurosurg. 2014. 125: 160-5
9. Miyagami M, Katayama Y, Nakamura S. Clinicopathological study of vascular endotelial growth factor (VEGF), p53, and proliferative potential in familial von Hippel-Lindau disease and sporadic hemangioblastomas. Brain Tumor Pathol. 2000. 17: 111-20
10. Neumann HP, Eggert HR, Weigel K, Friedburg H, Wiestler OD, Schollmeyer P. Hemangioblastomas of the central nervous system. A 10-year study with special reference to von Hippel-Lindau syndrome. J Neurosurg. 1989. 70: 24-30
11. Neumann HP, Berger DP, Sigmund G, Blum U, Schmidt D, Parmer RJ. Pheochromocytomas, multiple endocrine neoplasia type 2, and von Hippel-Lindau disease. N Engl J Med. 1993. 329: 1531-8
12. Niemela M, Lemeta S, Summanen P, Bohling T, Sainio M, Kere J. Long-term prognosis of haemangioblastoma of the CNS: Impact of von Hippel-Lindau disease. Acta Neurochir. 1999. 141: 1147-56
13. Resche F, Moisan JP, Mantoura J, de Kersaint-Gilly A, Andre MJ, Perrin-Resche . Haemangioblastoma, haemangioblastomatosis, and von Hippel-Lindau disease. Adv Tech Stand Neurosurg. 1993. 20: 197-304
14. Sakamoto N, Ishikawa E, Nakai Y, Akutsu H, Yamamoto T, Nakai K. Preoperative endovascular embolization for hemangioblastoma in the posterior fossa. Neurol Med Chir. 2012. 52: 878-84
15. Wan J, Cui H, Wang Y. Surgical management of large solid hemangioblastomas of the posterior fossa. J Clin Neurosci. 2011. 18: 39-42
16. Wanebo JE, Lonser RR, Glenn GM, Oldfield EH. The natural history of hemangioblastomas of the central nervous system in patients with von Hippel-Lindau disease. J Neurosurg. 2003. 98: 82-94






Jesus Farinas Yanes
Posted December 17, 2020, 12:19 am
Excelente revisión de un tema tan fascinante, que es un reto para todos los neurocirujanos.