- Servicio de Neurocirugía, Hospital Padilla, Tucumán, Argentina, USA
- Servicio de Neurocirugía, Sanatorio Modelo, Tucumán, Argentina, USA
- Department of Neurological Surgery, University of Florida, Gainesville, Florida, USA
- Servicio de Neurocirugía, Hospital Universitario Central de Asturias, Oviedo, Asturias, España
- Servicio de Neurocirugía, Sanatorio Los Arroyos, Rosario, Argentina
- Servicio de Neurocirugía, Hospital Italiano de Buenos Aires, Buenos Aires, Argentina
Correspondence Address:
Alvaro Campero
Department of Neurological Surgery, University of Florida, Gainesville, Florida, USA
DOI:10.4103/2152-7806.179545
Copyright: © 2016 Surgical Neurology International This is an open access article distributed under the terms of the Creative Commons Attribution-NonCommercial-ShareAlike 3.0 License, which allows others to remix, tweak, and build upon the work non-commercially, as long as the author is credited and the new creations are licensed under the identical terms.How to cite this article: Campero A, Herreros IC, Barrenechea I, Germán Andjel, Ajler P, Rhoton A. Descompresión microvascular en espasmo hemifacial: Reporte de 13 casos y revisión de la literatura. Surg Neurol Int 01-Apr-2016;7:
How to cite this URL: Campero A, Herreros IC, Barrenechea I, Germán Andjel, Ajler P, Rhoton A. Descompresión microvascular en espasmo hemifacial: Reporte de 13 casos y revisión de la literatura. Surg Neurol Int 01-Apr-2016;7:. Available from: http://surgicalneurologyint.com/surgicalint_articles/descompresion-microvascular-en-espasmo-hemifacial-reporte-de-13-casos-y-revision-de-la-literatura/
Abstract
Objetivo:El propósito del presente trabajo es presentar los resultados de 13 pacientes con diagnóstico de espasmo hemifacial (EHF), en los cuales se realizó una descompresión microvascular (DMV).
Material y Método:Desde Junio de 2005 a Mayo de 2014, 13 pacientes con diagnóstico de EHF fueron intervenidos quirúrgicamente, realizando una DMV. Se evaluó: edad, sexo, tiempo de evolución de la sintomatología, hallazgos intraoperatorios y resultados postoperatorios.
Resultados:De los 13 pacientes intervenidos, 7 fueron mujeres y 6 varones. La media de edad fue de 53 años. El tiempo medio entre el inicio de la sintomatología y la intervención quirúrgica osciló entre 3 y 9 años. En todos los casos el EHF era típico, uno de ellos con neuralgia trigeminal concomitante, observándose en todos compresión neurovascular intraoperatoria. Por orden decreciente de frecuencia la causa de la compresión fue arteria cerebelosa anteroinferior, arteria cerebelosa posteroinferior, arteria dolicomega basilar y arteria dolicomega vertebral. El seguimiento postoperatorio fue en promedio de 24 meses. El 62% presentó desaparición postquirúrgica inmediata de la sintomatología preoperatoria, el 30% desaparición tras un período de 3 semanas a 2 meses (8% con mejoría parcial), y en el 8% no hubo mejoría. En cuanto a las complicaciones postoperatorias: 3 pacientes presentaron paresia facial II-III en la escala de House-Brackman (se recuperaron en un período de 6 meses), y 1 paciente presentó fístula de líquido cefalorraquídeo. Ninguno de los pacientes de la serie presentaron hipoacusia transitorio o permanente.
Conclusión:La DMV como tratamiento del EHF es un procedimiento efectivo y seguro, que permite la resolución completa de la patología en la mayoría de los casos.
Keywords: Facial hemispasm, facial nerve, microsurgery, microvascular decompression, Descompresión neurovascular, espasmo hemifacial, microcirugía, nervio facial
INTRODUCCIÓN
El espasmo hemifacial (EHF) se caracteriza por movi- mientos paroxísticos espontáneos, clónicos, rápidos, irre- gulares de los músculos faciales de uno de los lados de la cara.[
Gardner fue el primero en tratar el EHF separando el bucle arterial que comprimía el nervio facial.[
La descompresión microvascular (DMV) ha sido el tratamiento más efectivo hasta el momento.[
El propósito del presente trabajo es presentar los resultados de 13 pacientes con diagnóstico de EHF, en los cuales se realizó una DMV.
MATERIAL Y MÉTODO
Desde Junio de 2005 a Mayo de 2014, 13 pacientes con diagnóstico de EHF típico fueron operados, realizando una DMV. Las historias clínicas y los videos quirúrgicos fueron analizados, evaluando: edad, sexo, tiempo de evolución clínica previo a la cirugía, hallazgos intraoperatorios y resultados postquirúrgicos [
Todos los pacientes de la serie presentaron síntomas y signos de EHF típico al menos durante más de 3 años (3-9 años) previo a la cirugía. De los 13 pacientes, 5 habían realizado tratamiento con toxina botulínica previamente, sin efectividad a mediano y largo plazo.
Técnica Quirúrgica
El paciente es colocado en posición semisentada, las caderas y las rodillas se doblan 90 grados sobre un cojín, la cabeza se rota unos 30 grados hacia el lado ipsilateral a la pa-tología y se flexiona hasta mantener una distancia de dos traveses de dedo entre la mandíbula y la región clavicular. La incisión es de aproximadamente 10 cm de longitud, vertical, 1 cm medial al borde posterior de la ranura digástrica. Tras una disección subperióstica, se realiza una craniectomía de aproximadamente 3 cm de diámetro, exponiendo el borde inferior del seno transverso y el borde medial del seno sigmoideo.[
Anatomía
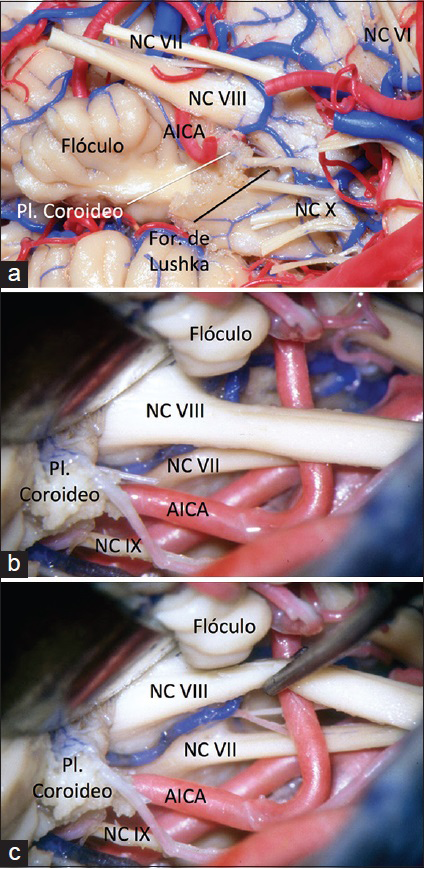
Al igual que en la neuralgia trigeminal, en el EHF es necesario exponer el nervio facial en el territorio donde sale del tronco cerebral. Es importante recordar que el nervio facial se ubica por delante del nervio vestíbulo-coclear, 2 a 3 mm superior al punto donde el nervio glosofaríngeo ingresa al bulbo. Para exponer la zona de salida del nervio facial en el tronco cerebral, es necesario elevar y separar suavemente el floculo y el plexo coroideo del nervio glosofaríngeo. Durante dicha maniobra, es importante tomar cuidado ya que en dicho sector el nervio vestíbulo-coclear puede encontrase adherido al floculo [Figuras.
Figura 1
Vista anatómica de la región del ángulo ponto-cerebeloso, centrado en los nervios craneanos VII y VIII. (a) vista anterior, en posición anatómica, lado derecho. (b y c), vista posterior, en posición quirúrgica (semisentado), lado derecho. AICA, arteria cerebelosa anteroinferior; For., foramen; Pl., plexo; NC, nervio craneano
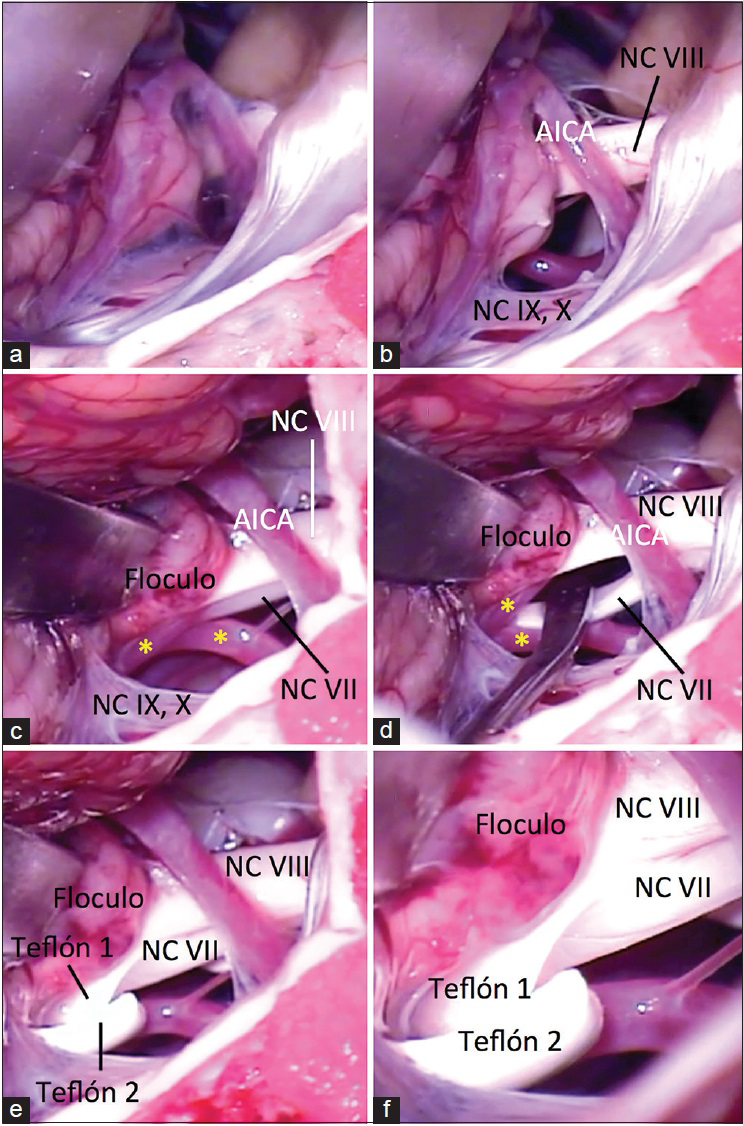
Figura 2
Vista quirúrgica, lado derecho, posición semisentada. (a) VII y VIII par recubiertos por aracnoides. (b) Retirada la aracnoides, complejo VII-VIII en relación con la AICA. El conflicto vasculo-nervioso se busca en la zona de salida del nervio. (c) Luego de exponer los pares IX y X y reclinar el floculo se observan dos ramas de la AICA en contacto con el nervio facial (asterisco amarillo). (d) Nervio facial separado del vestíbulo-coclear para colocar el teflón. (e y f) dos pedazos de teflón colocados entre las arterias y el nervio facial. AICA, arteria cerebelosa anteroinferior, NC, nervio craneano
RESULTADOS
De los 13 pacientes operados, 7 eran mujeres y 6 varones. El promedio de edad fue de 53 años (mínimo de 34 y máximo de 69 años). En el 63% de los casos el EHF tí- pico era derecho, y en el 37% izquierdo. Desde el comienzo de la sintomatología hasta la fecha de cirugía, el tiempo promedio transcurrido fue de 5,2 años (mínimo de 3 años y máximo de 9 años), siendo la media de edad al inicio de los síntomas de 48 años.
En todos los casos se observó compresión neurovascu-lar intraoperatoria. Los hallazgos fueron los siguientes: (a) 8 casos con compresión de la arteria cerebelosa anteroin-ferior; (b) 2 casos con compresión de la arteria cerebelosa posteroinferior; (c) 2 casos con compresión de una arteria dolicomega basilar, de los cuales 1 caso presentaba además neuralgia trigeminal; (d) 1 caso con compresión de una arteria dolicomega vertebral.
El seguimiento postoperatorio fue en promedio de 24 meses (máximo de 76 meses y mínimo de 2 meses). De los 13 pacientes, 11 (84%) evolucionaron sin EHF has-ta la fecha: 9 de forma inmediata, 1 tras 3 semanas y otro tras 2 meses. Un paciente (8%) presentó mejoría parcial tras 2 meses, siendo la causa de la compresión una arteria dolicomega basilar; y otro paciente (8%) no mejoró tras la intervención, en el cual la causa del EHF era una arteria dolicomega vertebral. En el caso de EHF concomitante a neuralgia trigeminal, la paciente presentó mejoría inmediata de ambos síntomas. Ningún paciente fue reoperado.
En cuanto a las complicaciones postoperatorias, 3 pacientes (23%) presentaron paresia facial postoperatoria grado II-III en la escala de House-Brackman, la cual mejoró con el tiempo en todos los casos, sin tratamientos complementarios, mostrando una recuperación completa. Un paciente (8%) presentó fístula de LCR, que se solucionó con un drenaje espinal durante 5 días. Ninguno de los pacientes de la serie presentó hipoacusia o sordera. No hubo mortalidad.
DISCUSIÓN
La DMV fue postulada por Gardner en 1934 como tratamiento de la neuralgia del trigémino, EHF y neuralgia del glosofaríngeo.[
Actualmente la DMV es el único tratamiento con eficacia demostrada a largo plazo para el EHF.[
En cuanto a la etiología vascular de la compresión, es de esperar que la arteria cerebelosa anteroinferior sea el vaso que la produzca en la mayoría de los casos, por su relación con el nervio facial. En nuestra serie, todos los casos presentaron compresión vascular de tipo arterial, siendo en el 62% de los casos por la arteria cerebelosa anteroinferior. Según Fred y col., el sistema vertebrobasilar dolicoestásico como causa de compresión microvascular es un factor de riesgo para provocar complicaciones de pares craneales tras una DMV.[
Kalkanis y col. utilizer on el Nationwide Impatient Sample para evaluar la morbilidad-mortalidad tras DMV en relación al volumen de casos por hospital y cirujano en Estados Unidos. Analizaron 1590 DMV (237 para tratamiento de EHF) siendo la media anual de 5 DMV al año por hospital y 3 casos al año por cirujano. A pesar del escaso volumen de pacientes, la mortalidad global fue de 0.3% y la morbilidad del 3%. Sólo se observaron diferencias significativas a favor de centros con mayor volumen en el pronóstico de pacientes mayores de 65 años, sin poder concluir las causas de este hecho, probablemente en relación con la diferencia en los cuidados de las comorbilidades asociadas a la edad en los diferentes tipos de hospitales estadounidenses.[
CONCLUSIÓN
La DMV es el tratamiento de elección en la mayoría de los pacientes con EHF, ya que es un procedimiento efectivo, seguro y con una tasa de recurrencia muy inferior a otras opciones terapéuticas.
Financial support and sponsorship
Nil.
Conflicts of interest
There are no conflicts of interest.
Commentary
Comentario
Campero y cols presentan los resultados obtenidos en una serie interesante para nuestro medio, con trece pacientes sometidos a descompresion neurovascular por hemiespasmo facial tipico unilateral, en los últimos diez años.
Se trata de una técnica que lamentablemente aún hoy no esta difundida como lo merecería, teniendo en cuenta que elimina el origen mismo del padecimiento (compresión vascular del nervio facial a la salida de la protuberancia), con resultados excelentes en manos experimentadas: basta recordar las “lessons learned after 4000 operations for microvascular decompression”, un monumental reporte del mayor experto en el área, Peter Janetta.
Es notable corroborar que muchos colegas neurologos aun no están enterados de la indicación de la misma en los casos de hemiespasmo facial o neuralgia de pares craneanos vecinos.
Concordamos con los hallazgos de los autores en cuanto al origen arterial y al ramo responsable de la compresión en la mayoria de los casos: la arteria cerebelosa anteroinferior.
También compartimos su aseveración de que la medicación oral o la toxina botulínica no han mostrado, con el correr de los años, un claro beneficio para estos pacientes, beneficio que es innegable y duradero con la cirugía en la mayor parte de los enfermos, llegando a mas de 80% de resultados positivos en las grandes series publicadas.
Técnicamente, preferimos en los últimos años posicionar al paciente en decúbito dorsal, rotando la cabeza completamente hacia el lado contralateral. Si existe un cuello corto u obesidad extrema, así como limitaciones para la rotación cervicocefalica, optamos por la posición decúbito lateral. Con esto creemos minimizar los riesgos de la posición semisentada para el paciente, a la vez que disminuimos el stress del anestesiólogo y la probable fatiga del cirujano en dicha posición.
También hemos variado el abordaje, optando por ua incisión arciforme en C invertida, con base al lobulo de la oreja correspondiente: Esto nos permite una mejor disección y mayor comodidad en la identificación de los reparos óseos y la craneotomía.
La apertura de la duramadre la manejamos de la misma forma que los autores: de esta manera se facilita el cierre y la inevitable plastica dural asociada.
Es fundamental recalcar, como bien se hace notar en el trabajo, que la compresión del VII par debe buscarse a la salida del mismo en la protuberancia, para evitar falsas interpretaciones a otro nivel.
En síntesis, un artículo muy interesante sobre una operación clásica que aún hoy cuesta imponer, a pesarde los excelentes resultados obtenidos en más de medio siglo de utilización rutinaria.
References
1. Auger RG, Whisnant JP. Hemifacial spasm in Rochester and Olmsted County, Minnesota, 1960 to 1984. Arch Neurol. 1990. 47: 1233-4
2. Auger RG. Hemifacial spasm: Clinical and electrophysiologic observations. Neurology. 1979. 29: 1261-72
3. Barker FG, Jannetta PJ, Bissonette DJ, Shields PT, Larkins MV, Jho HD. Microvascular decompression for hemifacial spasm. J Neurosurg. 1995. 82: 201-10
4. Campero A, Herrera DL, Ajler P. Retrosigmoid Approach. Argentinian Journal of Neurosurgery. 2014. 28: 114-9
5. Choi SI, Kim MW, Park DY, Huh R, Jang DH. Electrophysiologic investigation during facial motor neuron suppression in patients with hemifacial spasm: Possible pathophysiology of hemifacial spasm: A pilot study. Ann Rehabil Med. 2013. 37: 839-47
6. Cohen-Gadol AA. Microvascular decompression surgery for trigeminal neuralgia and hemifacial spasm: Naunces of the technique based on experiences with 100 patients and review of the literature. Clin Neurol Neurosurg. 2011. 113: 844-53
7. Dutton JJ, Buckley EG. Long-term results and complications of botulinum A toxin in the treatment of blepharospasm. Ophthalmology. 1988. 95: 1529-34
8. Ehni G. Hemifacial spasm: Review of one hundred and six cases. Arch Neurol Psychiatry. 1945. 53: 205-11
9. Fred G. Microvascular decompression for hemifacial spasm. J Neurosurg. 1995. 82: 201-10
10. Gardner WJ. Concerning the mechanism of trigeminal neuralgia and hemifacial spasm. J Neurosurg. 1962. 19: 947-58
11. Guclu B, Sindou M, Meyronet D, Streichenberger N, Simon E, Mertens P. Cranial nerve vascular compression syndromes of the trigeminal, facial and vago-glossopharyngeal nerves: Comparative anatomical study of the central myelin portion and transitional zone; correlations with incidences of corresponding hyperactive dysfunctional syndromes. Acta Neurochir (Wien). 2011. 153: 2365-75
12. Huang CI, Chen IH, Lee LS. Microvascular decompression for hemifacial spasm: Analyses of operative findings and results in 310 patients. Neurosurgery. 1992. 30: 53-6
13. Jannetta PJ, Abbasy M, Maroon JC, Ramos FM, Albin MS. Etiology and definitive microsurgical treatment of hemifacial spasm. Operative techniques and results in 47 patients. J Neurosurg. 1977. 47: 321-8
14. Kalkanis SN, Eskandar EN, Carter BS, Barker FG. Microvascular decompression surgery in the United States, 1996 to 2000: Mortality rates, morbidity rates, and the effects of hospital and surgeon volumes. Neurosurgery. 2003. 52: 1251-61
15. Ma Q, Zhang W, Li G, Zhong W, Yang M, Zheng X. Analysis of therapeutic effect of microvascular decompression surgery on idiopathic hemifacial spasm. J Craniofac Surg. 2014. 25: 1810-3
16. Maroon JC. Hemifacial spasm. A vascular cause. Arch Neurol. 1978. 35: 481-3
17. Mauriello JA, Aljian J. Natural history of treatment of facial dyskinesias with botulinum toxin: A study of 50 consecutive patients over seven years. Br J Ophthalmol. 1991. 75: 737-9
18. Montagna P, Imbriaco A, Zucconi M, Liguori R, Cirignotta F, Lugaresi E. Hemifacial spasm in sleep. Neurology. 1986. 36: 270-3
19. Nielsen VK. Pathophysiology of hemifacial spasm: I. Ephaptic transmission and ectopic excitation. Neurology. 1984. 34: 418-26
20. Rhoton AL. The cerebellopontine angle and posterior fossa cranial nerves by the retrosigmoid approach. Neurosurgery. 2000. 47: S93-129
21. Sun H, Li ST, Zhong J, Zhang WC, Hua XM, Wan L. The strategy of microvascular decompression for hemifacial spasm: How to decide the endpoint of an MVD surgery. Acta Neurochir (Wien). 2014. 156: 1155-9
22. Taylor JD, Kraft SP, Kazdan MS, Flanders M, Cadera W, Orton RB. Treatment of blepharospasm and hemifacial spasm with botulinum A toxin: A Canadian multicentre study. Can J Ophthalmol. 1991. 26: 133-8
23. Zhong J, Zhu J, Li ST, Guan HX. Microvascular decompressions in patients with coexistent hemifacial spasm and trigeminal neuralgia. Neurosurgery. 2011. 68: 916-20






ANTONIO DAHER
Posted September 14, 2016, 12:09 am
Excelente trabajo sobre la efectividad y buen uso de la Descompresion Vascular Microquirurgica (DVM) para el tratamiento del Espasmo Hemifacial. Nosotros utilizamos la posicion lateral, de rutina, lo cual nos permite un buen abordaje a la parte media e inferior del angulo Ponto-cerebeloso.
Desafortunadamente todavia nosotros vemos muchos pacientes tratados parcialmente con Toxina botulinica, con secuelas motoras de la misma.