- Department of Neurosurgery, Hospital Alta Complejidad en Red El Cruce S.A.M.I.C., Buenos Aires, Argentina.
DOI:10.25259/SNI_454_2019
Copyright: © 2019 Surgical Neurology International This is an open-access article distributed under the terms of the Creative Commons Attribution-Non Commercial-Share Alike 4.0 License, which allows others to remix, tweak, and build upon the work non-commercially, as long as the author is credited and the new creations are licensed under the identical terms.How to cite this article: Federico Gallardo, Clara Martin, Leonardo Chang, Juan Francisco Diaz, Jorge Bustamante, Pablo Rubino. Utilidad de las Escalas de Gradación en el Tratamiento Quirúrgico de Malformaciones Arteriovenosas Cerebrales. 27-Sep-2019;10:
How to cite this URL: Federico Gallardo, Clara Martin, Leonardo Chang, Juan Francisco Diaz, Jorge Bustamante, Pablo Rubino. Utilidad de las Escalas de Gradación en el Tratamiento Quirúrgico de Malformaciones Arteriovenosas Cerebrales. 27-Sep-2019;10:. Available from: http://surgicalneurologyint.com/surgicalint-articles/9672/
Abstract
Introducción: Las malformaciones arteriovenosas (MAVs) cerebrales comprenden una compleja pato-logía responsable de hasta el 38% de las hemorragias en pacientes de entre 15-45 años, acarreando cada episodio de sangrado un 25-50% de morbilidad y un 10-20% de mortalidad. La decisión terapéu-tica en un paciente con una MAV debe tener en cuenta la comparación entre los riesgos propios de la intervención y los de la historia natural de esta enfermedad.
Objetivo: Evaluar la utilidad de predecir riesgo quirúrgico de diferentes escalas de gradación de MAV cerebrales según nuestra experiencia en una serie de casos.
Material y Métodos: Se realizó un análisis bibliográfico de escalas de gradación de riesgo quirúrgico de MAV cerebrales utilizando como motor de búsqueda Pubmed incluyendo como palabras clave “malformación arteriovenosa cerebral”y “scala de gradación” (brain arteriovenous and malfor- mation grading scale). Se analizaron de forma retrospectiva aquellos pacientes intervenidos quirúrgi-camente por MAV en este hospital público, se las clasificó acorde a las escalas analizadas y se compa-raron los resultados obtenidos con los previstos en ellas.
Resultados: Se analizaron 90 pacientes intervenidos quirúrgicamente por MAV, sin tratamiento coad-yuvante. De forma retrospectiva se los agrupó acorde a las escalas de Spetzler Martin (SM), Spetzler-Ponce (SP) y suplementaria de Lawton. Las MAV grado 3 se subclasificaron según las escalas de Lawton y de de Oliveira. Considerando buenos resultados aquellos con Rankin modificado (mRs) igual o menor a 2. Con un rango de seguimiento de 12 a 48 meses, encontramos buenos resultados en el 100% de MAV SM grado 1, 91.7% de las grado 2, 80% en grado 3 y 42.9% en grado 4. Utilizando la escala SP, 93.7% de buenos resultados en tipo A, 80% en tipo B y 42.9% en tipo C. Subclasifican-do las MAV SM 3 acorde a las escalas de de Oliveira y Lawton, 84% de buenos resultados en el tipo 3A, 71.3% en las 3B, 92% en MAV tipo 3-, 72.1% en el tipo 3+, 60% en tipo 3. Utilizando la escala suplementaria de Lawton combinada con SM, buen resultado en 100% grados II y III, 85,7% grado IV, 87,6 grado V, 80% grado VI, 75% grado VII y 66,6% grado VIII.
Conclusión: Reafirmamos en esta serie, la utilidad de estimar riesgo quirúrgico con las escalas SM, SP, y la subclasificación de las MAV grado 3 propuesta por Lawton. Y principalmente el utilizar la escala suplementaria de Lawton-Young al considerar el tratamiento quirúrgico de los pacientes con MAV que sangraron.
Keywords: Malformación Arteriovenosa, Spetzler Martin, Spetzler ponce, Escala Ssuplementa-ria de Lawton, Microcirugía
INTRODUCCIÓN
Las malformaciones arteriovenosas cerebrales comprenden una patología que se caracteriza por una comunicación anómala entre arterias y venas sin lecho capilar interpuesto. Afecta principalmente mujeres de edad joven, su forma de presentación más frecuente es el sangrado, siendo responsables del 38% de las hemorragias cerebrales en pacientes de entre 15 a 45 años de edad.[
Existen distintas estrategias en cuanto a las posibilidades de tratamiento de este tipo de malformaciones: la exéresis microquirúrgica, embolización y radiocirugía, o meramente su observación. Todas ellas se encuentran sujetas a cierta controversia, debido a que el tratamiento, independientemente de su modalidad, no está exento de riesgos.[
La decisión terapéutica en estos pacientes debe contemplar los riesgos del procedimiento y los propios de la historia natural.
OBJETIVO
Evaluar la utilidad para predecir riesgo quirúrgico de diferentes escalas de gradación de MAV cerebrales según nuestra experiencia en una serie de casos.
MATERIAL Y MÉTODOS
Se realizó un análisis bibliográfico, utilizando pubmed como motor de búsqueda incluyendo como palabras clave: Malformación arterio venosa cerebral y escala de gradación (brain arteriovenous malformation and grading scale). Se tomaron en consideración los artículos mas relevantes.
Se realizó un análisis retrospectivo de 90 pacientes intervenidos quirúrgicamente en nuestro centro por malformaciones arteriovenosas cerebrales, agrupándolos acorde a las escalas analizadas y comparando los resultados obtenidos con los previstos en ellas. Se utilizó como referencia la escala de Rankin modificada[
Escalas de gradación
Spetzler Martin
En 1986 proponen una escala que estima el riesgo quirúrgico de las malformaciones arteriovenosas cerebrales agrupándolas en cinco grados luego de analizar tres variables: [
el tamaño de nido determinado por angiografía como pequeño (menor a 3 cm), mediano (3 a 6 cm) y grande (mayor a 6 cm);
el patrón de drenaje venoso, entendiendo como drenaje superficial a aquel que drena hacia el sistema venoso cortical, y profundo si el drenaje es a través de las venas cerebrales internas, vena basal o precentral del cerebelo. En fosa posterior solo las venas cerebelosas hemisféricas que drenan al seno recto o transverso son consideradas superficiales;
la elocuencia del cerebro adyacente a la malformación, entendiéndose como aquellas áreas que de producirse un daño resultaran en un déficit neurológico invalidante. Considera específicamente a las áreas sensitivomotoras, del lenguaje y visual, hipotálamo y tálamo, capsula interna, tronco encefálico, pedúnculo cerebeloso y núcleos cerebelosos profundos.
Asigna un valor numérico a cada categoría y el grado de la lesión se deriva de la suma de puntos de cada categoría [
Siendo las de grado uno y dos de bajo riesgo quirúrgico (0% y 5% de déficit neurológico respectivamente), las cuatro y cinco de alto riesgo (27% y 31% de déficit respectivamente), y las de grado tres, intermedio (16%).
Spetzler Ponce
En 2011 los autores proponen simplificar la escala clásica de Spetzler Martin de 5 grados a 3 clases (A, B y C) debido a la equivalencia estadística entre los resultados al alta entre grados I y II, y las IV y V25.
En la clase A se combinan los grados I y II de SM, la clase B contempla las MAV grado III, y la clase C agrupa los grados IV y V [
Las MAV clase A presentaron bajo riesgo quirúrgico (déficit < 2%). Aquellas clase B, el grupo más heterogéneo, el autor refiere la necesidad de individualizar cada caso para elegir la modalidad de tratamiento, y en la clase C reporta 20-29% de nuevo déficit neurológico.
Reconoce a su vez variables adicionales que afectan riesgo quirúrgico como edad, estado clínico y presencia de aferencias de arterias perforantes, que, si bien no las incluye en la escala, sugiere tener un rol fundamental al momento de tomar la decisión de tratar un paciente.
Escala suplementaria de Lawton-Young
En 2010 los autores analizan una serie de 300 pacientes intervenidos quirúrgicamente por MAV considerando factores de riesgo adicionales a las variables contempladas por SM. Encontrando asociación significativa con peor resultado quirúrgico (mRs ≥ 3) a la edad, antecedente sin sangrado y morfología difusa del nido de MAV15.
De manera análoga a la escala de SM se asignan puntos a estas variables [
Esta escala puede utilizarse sola o combinada con SM (puntaje de escala suplementaria sumada al puntaje en la escala SM) en un rango de 1 a 10 puntos. Una MAV con valor de 3 puntos o menor en la escala suplementaria, o de 6 puntos o menor en la escala combinada con SM, tiene bajo a moderado riesgo quirúrgico, con aceptable baja morbilidad quirúrgica.
Identifica además como predictores de buenos resultados en la resección quirúrgica a la presencia de hemorragia previa, edad joven, nido compacto y ausencia de aferencias por arterias perforantes.
Malformaciones grado 3
En 1998 de Oliveira[
Lawton y cols.16 analizan en 2003 76 casos con MAV SM 3 y los divide en 3, 3-y 3+ [
Reporta riesgo quirúrgico (nuevo déficit o muerte) en: el 2.9% de aquellas 3-, por lo que tendrían similar comportamiento a las de bajo grado (SM I y II); el 7.1% de las tipo 3, proponiendo selección juiciosa e “individualizar” el tratamiento; y en el 14.8% del grupo 3+, similar a MAVs de alto grado, sugiriendo tratamiento conservador.
RESULTADOS
Nuestra serie quirúrgica
Se intervinieron quirúrgicamente 90 MAVs cerebrales en el periodo comprendido desde enero 2009 a agosto 2015 en nuestro centro. Similar distribución de sexo (49 hombres y 41 mujeres). Con un rango etario de 4 a 70 años. La forma de presentación [
En cuanto al grado de SM [
Esto mismo se traslada a la escala de Spetzler Ponce [
Evaluando la escala suplementaria de forma aislada, observamos buen resultado en el 100% de los casos de grado I, 71,4% grado II, 94,4% grado III, 78,6% grado IV [
Considerando las MAV grado III de SM (n:36) se subclasificaron tomando referencia en la escala de de Oliveira y la escala de Lawton.
84% de buenos resultados se obtuvieron en las tipo 3A, 71.3% en las 3B, 92% en MAV 3-, 72.1% en las 3+, 60% de aquellas tipo 3 [
Es importante destacar que aquellas MAV que sangraron, (n: 44) presentaron, independientemente de la clasificación utilizada, un mRs de 3 o mayor en un 24,9%, debido a que el 90,9% ya tenía algún déficit posterior al sangrado y previo a la cirugía. A su vez aquellas que no sangraron (n: 46) presentaron un 95.6% buenos resultados [
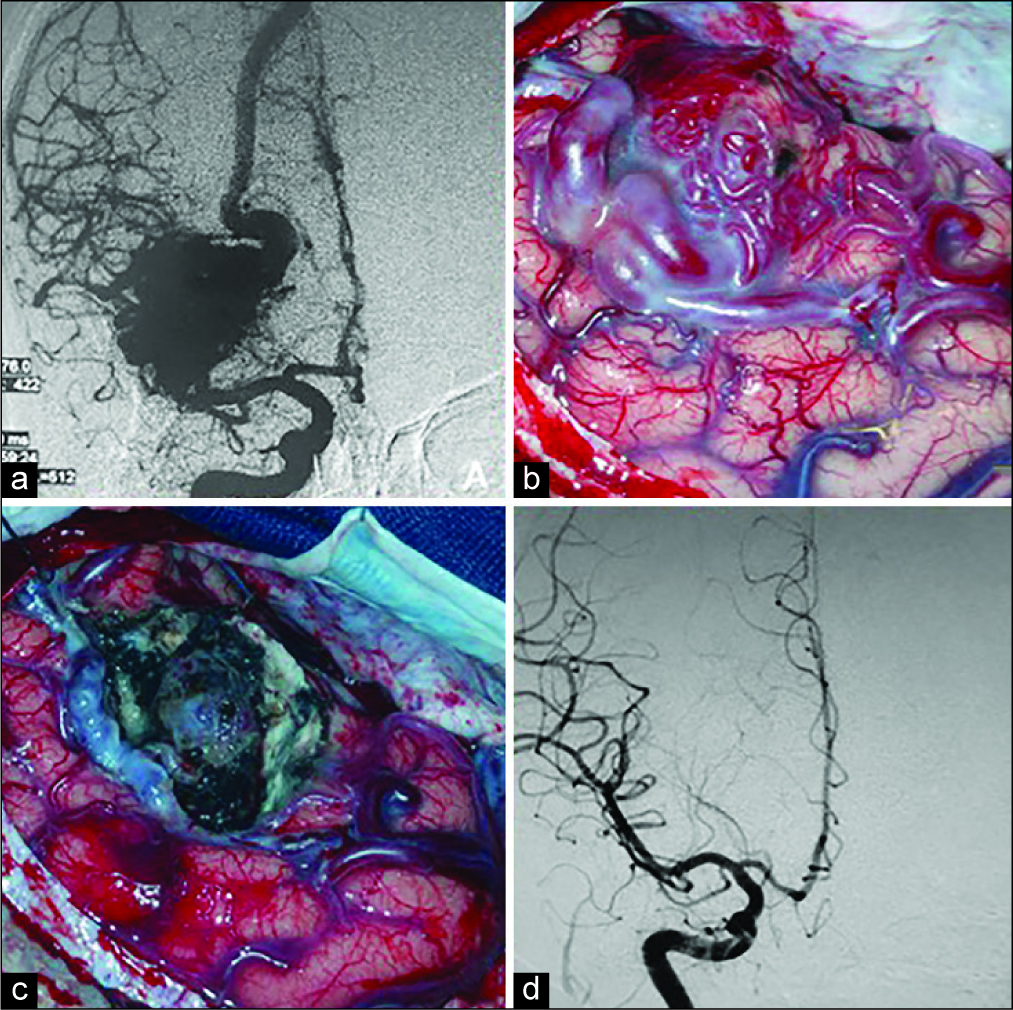
Figura 1:
Paciente masculino de 30 años de edad, consulta por convulsiones, se diagnostica MAV insular derecha. (a) Angiografía digital frente que evidencia malformación con aferencias de arteria cerebral media y drenaje a seno sagital superior. (b) Fotografía intra- operatoria en la que se observa exposición de la MAV. (c) Imagen intra- operatoria del lecho quirúrgico, se observa el nido de la malformación luego del sacrificio de las arterias aferentes y la oclusión del drenaje venoso, compárese la vena eferente con respecto a la imagen b. (d) Angiografía digital frente postquirúrgica sin remanente de lesión.
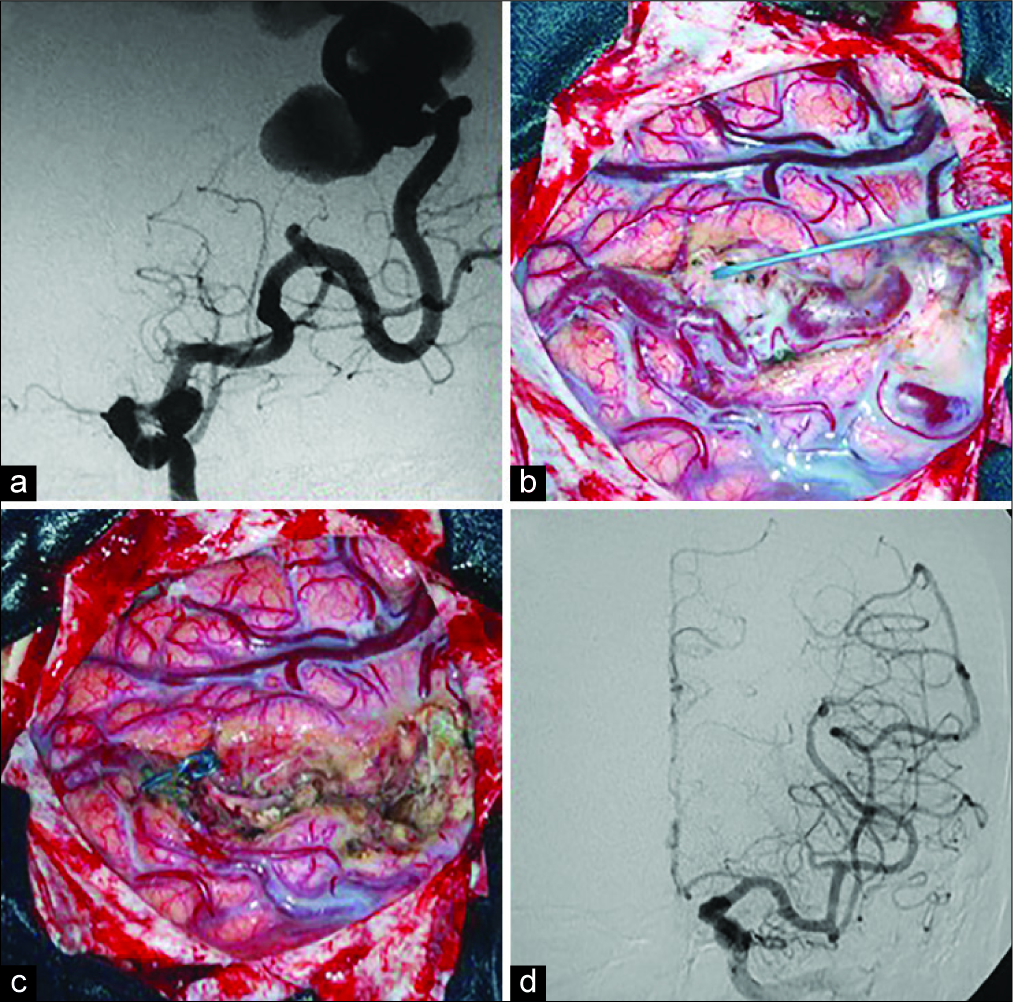
Figura 2:
Paciente femenina de 49 años, consulta por convulsiones y cefalea, portadora de MAV Rolándica izquierda. (a) Angiografía digital frente que evidencia malformación con aferencias de arteria cerebral media, aneurismas venosos asociados y drenaje hacia seno sagital superior. (b) Fotografía intra-operatoria en la que se observa exposición de la MAV. (c) Imagen intra-operatoria del lecho quirúrgico luego de la exéresis completa de la MAV, se observa clip vascular ocluyendo el vaso de drenaje venoso. (d) Angiografía digital frente postquirúrgica sin remanente de lesión.
DISCUSIÓN
La escala de Spetzler Martin demostró ser simple, reproducible y aplicable, motivo por el cual ganó amplia aceptación[
En la modificación propuesta por Spetzler-Ponce no se ofrece nueva información ni ventajas significativas, más allá de simplificar la escala de cinco grados a tres, así como tampoco ofrece claridad con respecto al grupo III o B.
Lawton y Young proponen el concepto de que hay factores modificadores de la evolución del paciente tras la resección, más allá de los enumerados en la escala original de Spetzler Martin.
Así como un grado SM I-II favorece la indicación quirúrgica, una puntuación de 1 a 3 en la escala suplementaria refuerza esta conducta. De forma similar una MAV grado IV o V SM en que puede ser desfavorable la resección, una puntuación mayor a 3 en la escala suplementaria puede reforzar la decisión de no operar.
La escala suplementaria alcanza mayor relevancia en los casos en que no exista congruencia con la escala de SM, es decir, en ciertos casos, un puntaje en la escala suplementaria menor a 3 puede influenciar a favor de la cirugía en un paciente con MAV grado III a V de SM, así como en un paciente con MAV grado I o II de SM, pero con puntaje mayor a 3 en la escala suplementaria, puede sugerir mayor probabilidad de morbilidad quirúrgica y desaconsejar la intervención.
Este mismo autor encuentra asociación entre el tratamiento de malformaciones no rotas y mayor morbilidad quirúrgica, así como también mejores resultados en pacientes jóvenes.[
En cuanto al grado 3 de SM, los autores Evandro de Oliveira[
Otros autores[
En la serie de este servicio el 100% de MAV grado I y el 91.7% de las grado II presentaron buenos resultados, similar a las grandes series publicadas[
Se observó de forma retrospectiva al subclasificar las MAV grado III de SM, mejor resultado (92%) al haber intervenido aquellas 3-de la escala propuesta por Lawton, que en las 3A de la escala propuesta por de Olivera (84%).
Al igual que propone Lawton, en nuestra casuística aquellos pacientes con MAV que sangraron ya tenían algún déficit posterior al sangrado y previo a la cirugía [
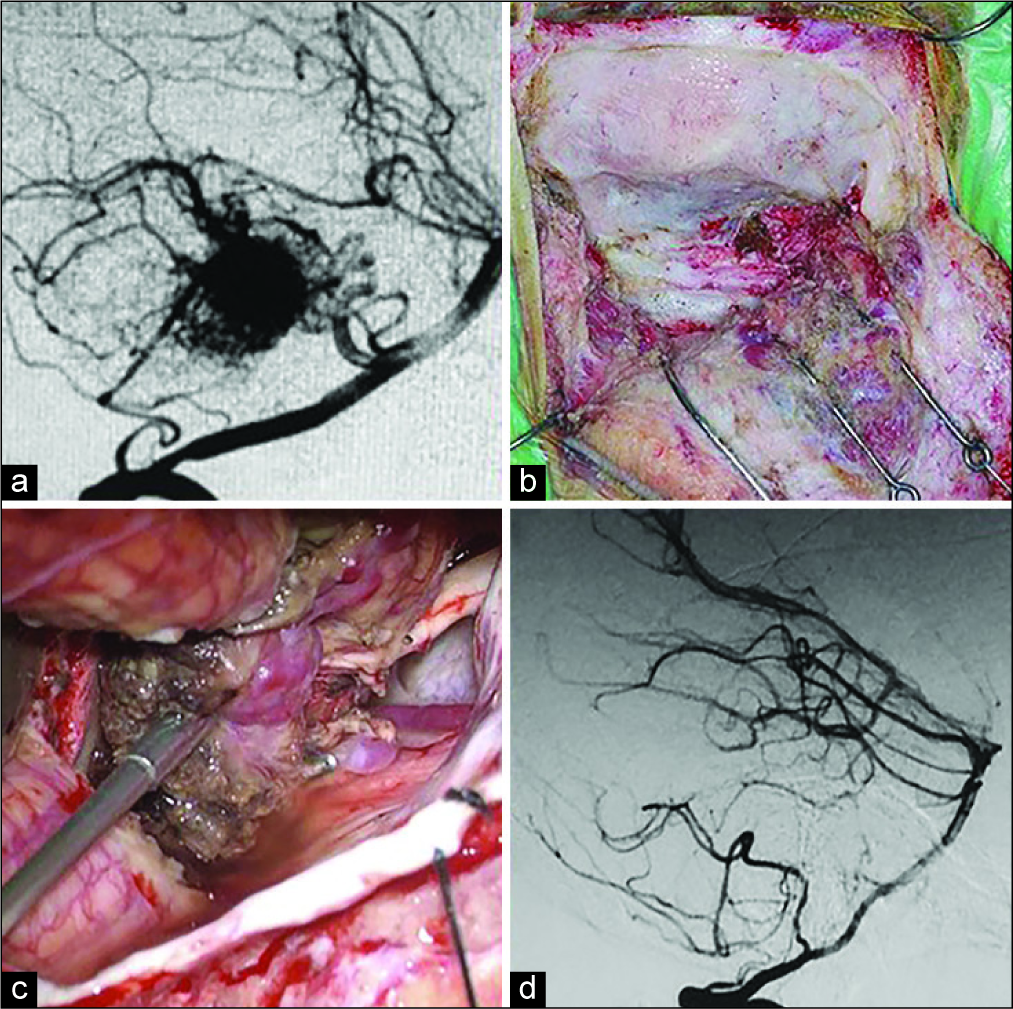
Figura 3:
Paciente femenina de 21 años, presento deterioro del sensorio en puerperio inmediato por hematoma intra-parenquimatoso de fosa posterior secundario a ruptura de MAV. (a) Angiografía digital proyección lateral en la que se observa MAV cerebelosa con aferencia de la arteria cerebelosa antero inferior derecha. (b) Exposición ósea de abordaje seleccionado tipo “Far Lateral”. (c) Fotografía intra-operatoria que muestra exposición de la MAV, nótese clip vascular ocluyendo principal arteria aferente. (d) Angiografía digital postquirúrgica sin remanente de lesión.
En cuanto las MAV de alto grado (IV y V de SM, clase C de SP, mayor a 3 puntos de la escala suplementaria) observamos tanto en las escalas analizadas[
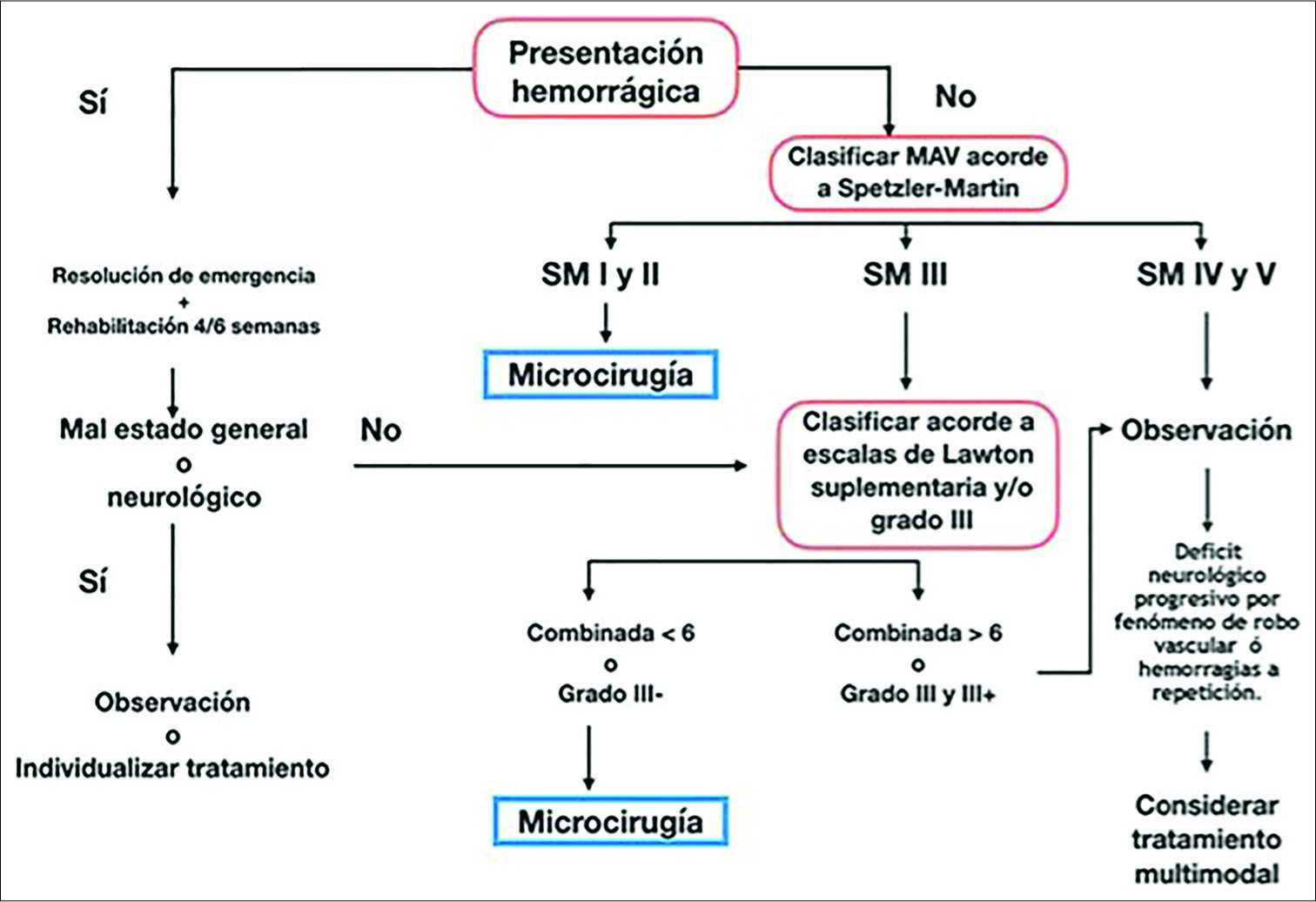
Proponemos un algoritmo guía para el tratamiento microquirúrgico de las MAVs utilizando los diferentes sistemas de gradación analizados [
CONCLUSIONES
La toma de decisión de tratar a un paciente con MAV es un proceso complejo, contemplando los riesgos terapéuticos y los propios de la enfermedad. La utilidad de las escalas subyace en la simplificación de dicho proceso.
Reafirmamos la utilidad en predecir riesgo quirúrgico de la escala de Spetzler-Martin y su posterior modificación de Ponce, así como al utilizar la escala suplementaria de Lawton-Young. Esta última considera variables adicionales no contempladas previamente, y debido a ello podría ofrecer utilidad en ponderar riesgo quirúrgico en pacientes en los que persistan dudas, y particularmente en MAVs que sangraron.
Financial support and sponsorship
Nil.
Conflicts of interest
There are no conflicts of interest.
Comentario
Gallardo et al. nos presentan un excelente articulo sobre la utilización de diferentes escalas de gradación para definir el tratamiento quirúrgico de las malformaciones arteriovenosas cerebrales (MAV).
El proceso de decisión del tratamiento de una MAV cerebral sigue siendo todavía el día de hoy un proceso complejo en el que hay que realizar un analisis detallado de diferentes elementos relativos al paciente, la MAV y la morbimortalidad quirúrgica del cirujano.
Si los elementos relativos al pacientes (edad y comorbilidades) están relativamente bien definidos y la morbimortalidad quirurgica del cirujano es fija en un momento determinado, definir la relación existente entre una MAV y los riesgos potenciales derivados de su tratamiento es un proceso más complejo.
Spetzler y Martin, de manera brillante, fueron los primeros en encontrar una manera de estratificar los pacientes en diferentes clases asociables al riesgo de la cirugía, permitiendo compararlos a la evolución natural de la malformación. Para eso consideraron el tamaño de la MAV, su relación a áreas elocuentes y el tipo de drenaje venoso.
Luego de esa clasificación mundialmente utilizada, otros colegas trataron de perfeccionar la capacidad predictiva de estas complicaciones mediante la inclusión de nuevos factores de riesgo utilizados como predictores.
Este articulo analiza justamente algunas de las diferentes escalas existentes en la literatura al respecto. Las mismas son explicitadas de manera clara y precisa posibilitando su analisis inclusive al lector “no especialista vascular” y permitiendo una facil aplicación de las mismas en la practica diaria.
El analisis realizado por Gallardo es llevado a cabo tomando como base de aplicación de las escalas una importante serie de 90 pacientes operados en la misma institución durante un periodo de 6 años.
Esto permite a los autores clasificar retrospectivamente cada uno de los pacientes con las diferentes escalas y entre ellas definir cual hubiera logrado el mejor acercamiento a estas complicaciones.
Antes que todo, no debe llamar la atención que la mayoría de las modificaciones a la primera escala de Spetzler-Martin esten casi todas dirigidas a mejorar el analisis de las MAVs de grado III.
Los recuerdos más tristes de “mi relación quirúrgica” con las MAVs provienen casi exclusivamente de este grupo ya que desde mis principios nunca indiqué cirugía en pacientes con MAVs Grado IV y V y he resuelto las MAVs grado I y II con muy pocos inconvenientes.
Coincido plenamente con Spetzler-Ponce por haberlas reclasificadas como un grupo a parte y coincido también con las consideraciones de Lawton que el limite entre operabilidad y no-operabilidad de las MAVs se se encuentra internamente al grupo de las MAVs SPETZLER III.[ 1 ]
Personalmente, siempre he utilizado la escala de Spetzler-Martin en conjunto a las modificaciones de Evandro de Olivera y la de Lawton del 2003.
Esta última es muy buena para estratificar las MAVs IIIb de Evandro en tres grupos ulteriores: las 3+, en la que concuerdo con la indicación de observación, las 3 que requieren una evaluación detallada y las 3– a las que personalmente prefiero la radiocirugía por sobre el tratamiento microquirúrgico. Quedarían para tratamiento quirúrgico las IIIA de Evandro que no son incluidas en esta modificación de Lawton por considerarlas lesiones “teoricas”, excesivamente raras, sin relevancia clinica y con un riesgo quirúrgico no determinado.[ 2 ]
La escala suplementaria de Lawton Young de 2010, en cambio, pone su foco en el antecedente de un sangrado previo, la existencia de un nido difuso y la edad del paciente. Coincido plenamente en la consideración del nido difuso y la edad como factores de riesgo pero tengo ciertas reservas en la consideración del sangrado previo como un factor de riesgo a considerar.
Para calcular la capacidad predictiva de cada factor de riesgo analizado, Lawton decide analizar los resultados quirúrgicos mediante la escala de Rankin modificada (ERm) dividiendo los pacientes operados en dos grupos: aquellos que luego de la cirugía mejoran o no varian el Rankin y aquellos que lo empeoran.
En el analisis de 300 MAVs operadas, Lawton detecta que aquellos pacientes que presentaron una hemorragia preoperatoria evolucionaron en el postoperatorio mejor en relación a las MAVs incidentales.
El autor explica este hecho, relacionando el sangrado con una facilitación de la cirugía debida al sangrado previo: La presencia de un hematoma permitiría una mejor separación de la MAV del cerebro y por lo tanto una resección más segura permitiendo tambien alcanzar puntos más profundos de la MAVs sin una excesiva diseccion cerebral.
Si bien no es reportado en el articulo, ni analizado en la discusión, es altamente probable, en mi opinión, que esta diferencia sea debida a que los pacientes que sangraron presentaban algun foco preoperatorio. De ser así la ERm no hubiera variado en el postoperatorio y el sangrado puede haber resultado estadisticamente como factor “protector” en relación a la morbimortalidad quirúrgica. En este contexto lo más lógico hubiera sido considerar la presencia de un foco previo como elemento protector, tal vez sacando un punto en la escala a estos pacientes. Sin embargo en su escala, Lawton decide agregar un punto a las MAVs incidentales considerandolas mas “riesgosas” para ser operadas que las que presentaron un sangrado. En mi opinión el factor de riesgo no es el sangrado previo, sino la existencia preoperatoria de un foco neurologico por lo que agregar un punto a una MAV sin hemorragia (incidental) sería un poco darle un punto más en la escala por el simple hecho de “existir”.
Volviendo a este articulo y como corolario, el equipo del Dr. Rubino nos presenta un interesante algorritmo guia surgido del analisis y la integración de algunas de estas escalas. En el mismo se utilizan de manera integrada las escalas de Spetzler-Martin, la modificación de Lawton del 2003 y la modificada de Lawton-Young. El algorritmo es muy interesante pero presenta, en mi opinión, una incongruencia ya que no quedarían incuidas las MAVs del grupo IIIa de Evandro al no haber sido incluidas por Lawton en su modificación del 2003. Un paciente de 35 años con una MAV de 7 cm prefrontal derecha, incidental con nido compacto y sin drenaje profundos en la angiografia sería una SM III (3,0,0) con suplementario de 3 (dos por la edad y uno por la falta de sangrado). Esto daría una combinada de 6, no clasificable por grado III, y que no está representada en la tabla. (Personalmemente la pondría con el grupo combinada < de 6). Por ultimo a las MAVs 3-(a las que se indicaría microcirugía según la guia) prefiero indicar una radiocirugía, modalidad esta que ha demostrado una buena relación entre efectividad y morbimortalidad en este tipo de MAVS[ 3 ] como también Evandro remarca en su modificación.
Por último quiero felicitar el equipo del Dr. Rubino por el excelente trabajo y la reelaboración detallada que ha realizado para aportar más evidencias a la toma de decisión en la cirugías de las MAVs cerebrales. El diseño de su guia ha sido realizado en forma retrospectiva luego de realizado el analisis de las diferentes escalas. Naturalmente, el test definitivo para dicha guia surgirá de la aplicación prospectiva de la misma, algo que ocurrirá seguramente en un futuro cercano.
Matteo Baccanelli
Hospital Italiano de Buenos Aires, C.A.B.A.
Comentario
Los autores presentan un trabajo donde analizan la utilidad de las escalas de clasificación por grados en el tratamiento quirúrgico de las malformaciones arteriovenosas cerebrales sobre la base de una casuística propia de 90 pacientes (MAV rotas y no rotas) que recibieron como único tratamiento la resección microquirúrgica. Es un trabajo bien elaborado y estructurado, con una buena casuística y excelentes resultados comparado con los referentes internacionales.[ 2 , 3 , 5 ] En mi opinión los autores deberían aclarar en los casos de MAVs grado 3 de SM (Spetzler-Martin) si realizaron solo microcirugía o tratamiento combinado; en los casos de MAVs grado 4 de SM cuál fue el criterio de la indicación quirúrgica, y detallar el porcentaje de cura angiográfica en cada grupo.
La utilidad de conocer y aplicar estas escalas sobre los pacientes con MAVs es poder realizar una refinada selección de pacientes y así poder discernir a qué paciente se le va a aconsejar la microcirugía sola como en los grados A de SP (Spetzler-Ponce) también llamadas MAVs de bajo grado o riesgo, tratamiento multimodal en los grados B de SP y conservador en los grados C de SP. En los grados A hay muchos reportes que avalan a la microcirugía como único tratamiento inclusive a pacientes en la que utilizaron la selección para el ensayo ARUBA.[ 3 , 4 ] Los pacientes portadores de una MAV de bajo grado o de tipo A son los que se benefician con la microcirugía como único tratamiento debido a que tienen menos riesgo de nuevo déficit definitivo comparado con el tratamiento conservador o Radiocirugía si se considera el largo plazo; se deben excluir de la indicación quirúrgica aquellos pacientes con comorbilidades o baja expectativa de vida.[ 1 ] En los grados B y C es fundamental el trabajo en equipo con NC Endovascular y Radiocirugía a fin de discutir el tratamiento multimodal o el conservador respectivamente. Actualmente las MAVs más controvertidas son las intermedias o 3 de SM o B de SP “no rotas”, en las que resulta importante evaluar la indicación de tratamiento multimodal. Asimismo, en referencia a las MAVs 3 menos (<3 cm, área elocuente y drenaje venoso profundo) se observa que la microcirugía tiene menor riesgo de nuevo déficit especialmente en aquellas MAVs superficiales, compactas, con hemorragia y en paciente joven.
Por último, felicitar a los autores por transmitir su experiencia en esta patología tan compleja y controversial.
Ruben Mormandi
FLENI, C.A.B.A.
Comentario
Gallardo y colaboradores analizan retrospectivamente en este artículo, una serie de 90 pacientes operados por MAVS del Sistema Nervioso central, sin tratamientos coadyuvantes, en un lapso de 6 años, con el fin de determinar, mediante el outcome quirúrgico de estos enfermos, la utilidad de las distintas escalas disponibles para evaluar el riesgo quirúrgico en esta patología.
Se trata, en principio, de una serie sumamente importante para nuestro medio, teniendo en cuenta la frecuencia de presentación de esta afección.
Como suele suceder en otras entidades neuroquirúrgicas, la presencia de una escala como la de Spetzler y Martin, con sus más de treinta años de aplicación clínica inhibió, en cierta medida, la aparición de otras escalas que pudieran competir y complementar a la original, como si ha sucedido en la última década.
Es loable que los propios autores de la clasificación originaria sigan intentando “pulir” su producto, con el objeto de llegar a una escala que considere el máximo de variables a aplicar en un tema tan difícil y debatido.
El esfuerzo de los autores del presente trabajo en revisar la bibliografía e intentar la aplicación de las diferentes escalas existentes a sus casos personales es sumamente destacable, aunque, como bien se expresa, la decisión en estos pacientes, sobre todo en aquellos con MAVS paucisintomáticas o incidentales, es un proceso habitualmente complejo.
En nuestra opinión, además, se trata de una decisión personalizada en cada caso, donde suele, en última instancia, primar la experiencia del equipo tratante y la infraestructura de la cual dispone la institución donde este equipo se desempeña.
Como punto a aclarar, cabe preguntarse por qué no se acudió en algunos de los casos presentados a los tratamientos coadyuvantes a la cirugía hoy ampliamente aceptados, sobre todo en malformaciones de grados III y IV, en los cuales suele utilizarse con excelentes resultados la embolización previa a la cirugía, disponiendo del personal y la tecnología adecuados para estos procedimientos, avanzando así en el enfoque multidisciplinario de su manejo actual.
En síntesis, un artículo recomendable por casusistica y originalidad, en un tema en permanente revisión y discusión en todo el mundo.
Marcelo Platas
H.I.G.A. Presidente Perón, Buenos Aires
Comentario
Los autores presentan una muy interesante casuística de 90 MAV operadas, donde analizan en forma prolija y concienzuda la utilidad de las distintas escalas de MAVs en la mencionada serie, haciendo hincapié en la clasificación de Spetzler Martin (SM), Spetzler Ponce, De Oliveira, y la escala Suplementaria de Lawton Young.
Concluyen que existe una buena correlación de los resultados con el clásico Score de SM, y la utilidad de la escala suplementaria en las MAVs que sangraron.
En la experiencia de los neurocirujanos vasculares, la aparición del score SM[ 3 ] permitió que habláramos el mismo idioma a la hora de clasificar estas complejas lesiones vasculares. Esta escala no es compleja para describir las MAVs, es fácilmente reproducible, y tiene buena correlación con los resultados. Sus limitaciones (sobre todo en el grado III, un grupo más heterogéneo) fueron tratadas de resolver con otros modelos, como bien describen los autores en el presente trabajo.
La presentación de la escala suplementaria de Lawton en 2010,[ 2 ] consideró cuatro factores que todos conocíamos de sus relevancias, aunque uno de ellos, aferencias de arterias perforantes profundas, no pudo ser correlacionado por los resultados; pero sí la edad (con valores arbitrarios) el antecedente de sangrado, y el nido difuso. Este último factor altamente conocido por los cirujanos experimentados.
Esta escala suplementaria tiene las mismas características que la de SM, es decir simple para clasificar, fácilmente reproducible, y combinadas permiten hacer una proyección del resultado quirúrgico más precisa. Esto ha sido validado en el reporte reciente de Kim, Spetzler y Lawton,[ 1 ] para la friolera de 1009 MAVs operadas (trabajo multicéntrico).
Felicito a los autores por la excelente casuística, una de las más importantes de nuestro país, por los resultados obtenidos, y por el detallado análisis en busca de la óptima aplicación y utilidad de estas escalas.
Fernando García Colmena
Clínica Privada Vélez Sarsfield, Córdoba
Comentario
Los autores presentan una importante serie de 90 MAV´s operadas. Realizan un estudio retrospectivo descriptivo de los resultados teniendo en cuenta las escalas vigentes, ya conocidas y validadas, para cirugía de malformaciones areteriovenosas cerebrales. La casuística y la explicación teórica de cada escala, son presentados de forma clara y didáctica. Igual que los ejemplos de casos tratados, con muy buenas fotos intraoperatorias y controles. Se propone un algoritmo para la cirugía de estas malformaciones. Los resultados son los esperados y coinciden con la bibliografía.
En mi opinión es un muy buen trabajo, aborda el tratamiento de una patología compleja y apasionante que requiere amplio conocimiento y experiencia. Generalizar y establecer un algoritmo de tratamiento que sea abarcativo para todos los casos es una tarea difícil, considerando que cada malformación y cada paciente son una entidad en sí misma. Hay que tener en cuenta las características específicas de la MAV y el paciente, factores de riesgo y las posibilidades terapéuticas, de esta manera definir una estrategia o plan de tratamiento como bien se explica en el trabajo.
La microcirugía constituye el tratamiento definitivo y curativo en esta patología. Como sugieren los autores, la simplificación de las escalas que ya están validadas, agilizan la toma de decisiones para el tratamiento microquirúrgico. Resulta fundamental, destacar y considerar el tratamiento multimodal o combinado como una herramienta muy útil. Sobre todo la embolización pre-operatoria, que tiene que ser realizada con un objetivo bien definido y claro para el posterior tratamiento quirúrgico. De esta manera, una o varias sesiones de acuerdo a la necesidad, permitirían disminuir el grado de la MAV en las escalas ya presentadas y mejorar aún más los resultados quirúrgicos, sobre todo en aquellas malformaciones que ya conocemos que tienen mayor índice de morbilidad como bien lo refieren los autores en su algoritmo. Los detractores de este método, ya sea por falta de conocimiento de la técnica o por falta de un objetivo preciso, consideran que están elevando el riesgo con la embolización, sin embargo con la sofisticación de los materiales actuales y realizado en manos expertas, las complicaciones del procedimiento son prácticamente inexistentes.
En este contexto, sería interesante incorporar factores angiográficos o de tratamiento endovascular a las escalas, para que puedan ser validados en los resultados finales y de esta manera ayudar en la toma de decisiones de lo que sería un plan estratégico de tratamiento para el abordaje de esa malformación de forma específica. Felicito a los autores por el trabajo y sus excelentes resultados en el tratamiento quirúrgico de malformaciones arteriovenosas cerebrales.
Jose M. Goldman
Hospital Angel C. Padilla, Tucumán
References
1. Davidson AS, Morgan MK. How safe is arteriovenous malformation surgery? A prospective, observational study of surgery as first-line treatment for brain arteriovenous malformations. Neurosurgery. 2010. 66: 498-504
2. de Oliveira E, Tedeschi H, Raso J. Comprehensive management of arteriovenous malformations. Neurol Res. 1998. 20: 673-83
3. de Oliveira E, Tedeschi H, Raso J. Multidisciplinary approach to arteriovenous malformations. Neurol Med Chir (Tokyo). 1998. 38: 177-85
4. Ding D, Liu KC. Predictive capability of the spetzler-martin versus supplementary grading scale for microsurgical outcomes of cerebellar arteriovenous malformations. J Cerebrovasc Endovasc Neurosurg. 2013. 15: 307-10
5. Gross BA, Du R. Natural history of cerebral arteriovenous malformations: A meta-analysis. J Neurosurg. 2013. 118: 437-43
6. Hafez A, Koroknay-Pál P, Oulasvirta E, Elseoud AA, Lawton MT, Niemelä M. The application of the novel grading scale (Lawton-young grading system) to predict the outcome of brain arteriovenous malformation. Neurosurgery. 2019. 84: 529-36
7. Hamilton MG, Spetzler RF. The prospective application of a grading system for arteriovenous malformations. Neurosurgery. 1994. 34: 2-6
8. Han PP, Ponce FA, Spetzler RF. Intention-to-treat analysis of spetzler-martin grades IV and V arteriovenous malformations: Natural history and treatment paradigm. J Neurosurg. 2003. 98: 3-7
9. Heros RC, Korosue K, Diebold PM. Surgical excision of cerebral arteriovenous malformations: Late results. Neurosurgery. 1990. 26: 570-7
10. Jeon HJ, Park KY, Kim SY, Lee JW, Huh SK, Lee KC. Surgical outcomes after classifying grade III arteriovenous malformations according to Lawton’s modified spetzler-martin grading system. Clin Neurol Neurosurg. 2014. 124: 72-80
11. Kim H, Abla AA, Nelson J, McCulloch CE, Bervini D, Morgan MK. Validation of the supplemented spetzler-martin grading system for brain arteriovenous malformations in a multicenter cohort of 1009 surgical patients. Neurosurgery. 2015. 76: 25-31
12. Kim H, Pourmohamad T, Westbroek EM, McCulloch CE, Lawton MT, Young WL. Evaluating performance of the spetzler-martin supplemented model in selecting patients with brain arteriovenous malformation for surgery. Stroke. 2012. 43: 2497-9
13. Laakso A, Dashti R, Juvela S, Niemelä M, Hernesniemi J. Natural history of arteriovenous malformations: Presentation, risk of hemorrhage and mortality. Acta Neurochir Suppl. 2010. 107: 65-9
14. Laakso A, Hernesniemi J. Arteriovenous malformations: Epidemiology and clinical presentation. Neurosurg Clin N Am. 2012. 23: 1-6
15. Lawton MT, Kim H, McCulloch CE, Mikhak B, Young WL. A supplementary grading scale for selecting patients with brain arteriovenous malformations for surgery. Neurosurgery. 2010. 66: 702-13
16. Lawton MT, UCSF Brain Arteriovenous Malformation Study Project. Spetzler-martin grade III arteriovenous malformations: Surgical results and a modification of the grading scale. Neurosurgery. 2003. 52: 740-8
17. Majumdar M, Tan LA, Chen M. Critical assessment of the morbidity associated with ruptured cerebral arteriovenous malformations. J Neurointerv Surg. 2016. 8: 163-7
18. Morgan MK, Davidson AS, Assaad NN, Stoodley MA. Critical review of brain AVM surgery, surgical results and natural history in 2017. Acta Neurochir (Wien). 2017. 159: 1457-78
19. Ondra SL, Troupp H, George ED, Schwab K. The natural history of symptomatic arteriovenous malformations of the brain: A 24-year follow-up assessment. J Neurosurg. 1990. 73: 387-91
20. Potts MB, Lau D, Abla AA, Kim H, Young WL, Lawton MT. Current surgical results with low-grade brain arteriovenous malformations. J Neurosurg. 2015. 122: 912-20
21. Sahlein DH, Mora P, Becske T, Huang P, Jafar JJ, Connolly ES. Features predictive of brain arteriovenous malformation hemorrhage: Extrapolation to a physiologic model. Stroke. 2014. 45: 1964-70
22. Schramm J, Schaller K, Esche J, Boström A. Microsurgery for cerebral arteriovenous malformations: Subgroup outcomes in a consecutive series of 288 cases. J Neurosurg. 2017. 126: 1056-63
23. Solomon RA, Connolly ES Jr. Arteriovenous malformations of the brain. N Engl J Med. 2017. 376: 1859-66
24. Spetzler RF, Martin NA. A proposed grading system for arteriovenous malformations. J Neurosurg. 1986. 65: 476-83
25. Spetzler RF, Ponce FA. A 3-tier classification of cerebral arteriovenous malformations. Clinical article. J Neurosurg. 2011. 114: 842-9
26. Stapf C, Mast H, Sciacca RR, Choi JH, Khaw AV, Connolly ES. Predictors of hemorrhage in patients with untreated brain arteriovenous malformation. Neurology. 2006. 66: 1350-5
27. Starke RM, Komotar RJ, Hwang BY, Fischer LE, Garrett MC, Otten ML. Treatment guidelines for cerebral arteriovenous malformation microsurgery. Br J Neurosurg. 2009. 23: 376-86
28. Tamer A. Management of Arteriove-nous malformations related to spetzler-martin grading system. J Neurol Surg. 2012. 73: 307-19
29. van Swieten JC, Koudstaal PJ, Visser MC, Schouten HJ, van Gijn J. Interobserver agreement for the assessment of handicap in stroke patients. Stroke. 1988. 19: 604-7